I. Comprendre la candidose : bien plus qu’une simple mycose
La candidose est une prolifération fongique provoquée par un champignon microscopique, le plus souvent Candida albicans, responsable de plus de la moitié des candidoses et d’environ 80% des cas de candidose vaginale. Cela signifie qu’il ne s’agit pas seulement d’une petite mycose « banale », mais d’un véritable déséquilibre qui touche l’organisme et sa flore intime ou digestive.
Le candida albicans appartient à la famille des levures, ces micro-organismes que l’on retrouve aussi dans le pain ou la bière, mais ici il se développe sur et dans notre corps. En temps normal, cette levure vit en bonne intelligence avec nous (leur hôte), sans causer de symptômes, car elle fait partie du microbiote (et plus précisément du mycobiote, la composante fongique du microbiote intestinal qui représente la communauté de champignons et levures), aux côtés des bactéries bénéfiques qui colonisent les muqueuses telles que la peau, la bouche, le vagin et le tube digestif.
On parle de Candida comme d’un micro-organisme « commensal facultatif » : cela signifie qu’il est naturellement présent au sein du microbiote, mais que sa seule présence ne suffit pas à nous rendre malade ; il ne devient pathogène que lorsque le terrain est fragilisé et que le système immunitaire baisse la garde. Lorsque cet équilibre se rompt, cette levure opportuniste profite alors de la brèche pour proliférer et coloniser des zones où elle ne devrait pas s’étendre autant.
Dans la grande majorité des cas, les mycoses vaginales, buccales ou digestives restent localisées et, même si elles sont très inconfortables, elles ne mettent pas la vie en danger. Cependant, il est essentiel de savoir que, chez les personnes très immunodéprimées (cancers, VIH, greffes, soins intensifs, longues hospitalisations), le Candida peut passer à travers la paroi intestinale par exemple pour se retrouver dans le sang et atteindre des organes vitaux : on parle alors de candidose invasive ou systémique ou de candidémie, une situation grave qui nécessite une prise en charge médicale urgente (mais en général ces personnes-là sont déjà hospitalisées).
II. Facteurs de risque : quand le terrain se déséquilibre
Pour qu’une candidose se développe, il ne suffit pas que le Candida soit présent : il faut que le terrain devienne favorable à sa prolifération. Ce terrain est influencé à la fois par des facteurs médicaux, hormonaux, métaboliques, immunitaires, mais aussi par le mode de vie et l’environnement.

1. Facteurs médicaux et physiologiques
Plusieurs éléments favorisent directement la croissance du Candida :
- La prise répétée d’antibiotiques à large spectre perturbe l’équilibre de la flore digestive et vaginale en éliminant une partie des « bonnes » bactéries protectrices, laissant ainsi plus de place au Candida pour s’installer. Ce qui explique la survenue fréquente de mycose buccale ou vaginale après une ou plusieurs cures d’antibiotiques.
- Les contraceptifs oraux et certaines hormonothérapies modifient l’environnement hormonal, notamment les taux d’œstrogènes, ce qui peut influer sur la muqueuse et sur le microbiote vaginal ce qui va encourager le développement de la levure. Riches en œstrogènes de synthèse, ils augmentent le risque de candidose en favorisant l’accumulation de glycogène vaginal (nourriture pour le Candida), l’adhésion des levures à la muqueuse et une légère immunosuppression locale.
- Un taux élevé d’œstrogènes (grossesse, dernier trimestre, traitements hormonaux) augmente trop fortement le glycogène et les sucres disponibles dans la muqueuse vaginale, facilite l’adhésion et la forme invasive de Candida, tout en affaiblissant légèrement l’immunité locale.
- L’hypoœstrogénie (baisse des œstrogènes, comme en ménopause ou post-ménopause) protège généralement contre la candidose vaginale en réduisant le stockage de glycogène dans l’épithélium vaginal (moins de « nourriture » pour le Candida), en limitant l’adhésion des levures à la muqueuse et en diminuant la formation de leur forme invasive (hyphes). Cependant, elle favorise paradoxalement d’autres infections comme les vaginoses bactériennes ou atrophiques, car elle altère la flore lactique protectrice et assèche la muqueuse, rendant le vagin plus vulnérable globalement (moins de lactobacilles protecteurs et ph moins acide).
- L’affaiblissement du système immunitaire, qu’il soit lié à une maladie, à un choc émotionnel majeur, à un stress chronique ou à une activité physique très intense, diminue la capacité de l’organisme à contrôler la levure.
Ces facteurs ne sont pas « la cause unique », mais ils agissent comme des amplificateurs qui ouvrent la porte à une prolifération excessive.
2. Le comportement spécifique du Candida : un champignon « caméléon »
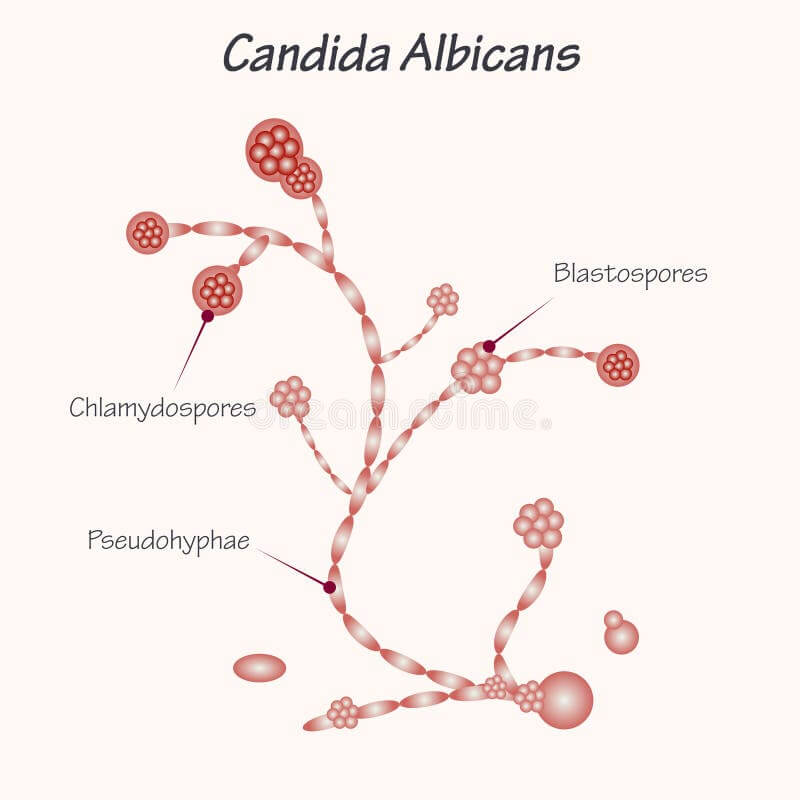
Le Candida albicans possède une capacité remarquable : il est dimorphique, c’est-à-dire qu’il peut changer de forme. Dans des conditions équilibrées, il reste sous forme de levure ronde, peu invasive, cohabitant avec le reste de la flore. Mais lorsque le terrain devient favorable, il se transforme en forme filamenteuse (hyphes ou pseudohyphes), beaucoup plus invasive, capable de pénétrer les tissus et de s’ancrer profondément dans les muqueuses.
Ce champignon peut aussi former un biofilm, une sorte de « forteresse» ou matrice protectrice dans laquelle il se cache avec d’autres micro-organismes. Ce biofilm le rend plus résistant aux défenses immunitaires et aux traitements antifongiques classiques, ce qui explique qu’une candidose puisse devenir chronique et difficile à éradiquer si on ne traite que la surface du problème.
Une démarche de fond consistera donc également à rompre les biofilms pour que les antifongiques puissent atteindre les candida qui y sont cachés. Pour cela, on utilise des principes actifs qui vont dégrader la matrice extracellulaire du biofilm et/ou inhiber sa formation. Ce sont des principes actifs que j’ai énuméré dans mon livre “Et si c’était une candidose” parmi lesquels la N-Acétyl-cystéine, la Berbérine, les huiles essentielles de thym et d’origan, la Bromélaïne et les enzymes telles que serrapeptase, nattokinase, cellulase ou lumbrokinase, entre autres nombreux outils anti-biofilms.
En plus de cela, le Candida albicans sécrète des mycotoxines, des substances toxiques qui peuvent perturber le système immunitaire et nerveux. Ces toxines contribuent à des symptômes diffus comme la fatigue intense, le « brouillard mental » (difficultés de concentration, impression de tête lourde) ou des douleurs diffuses, ce qui rend la candidose parfois méconnue ou confondue avec d’autres troubles.
III. Symptômes : une atteinte globale du corps et du mental
La candidose peut impacter de nombreux plans de votre santé. C’est ce qui explique que certaines personnes souffrent pendant des années, avec une multitude de symptômes éparpillés, sans lien évident entre eux.
1. Symptômes physiques
Parmi les signes les plus fréquents, on peut retrouver :
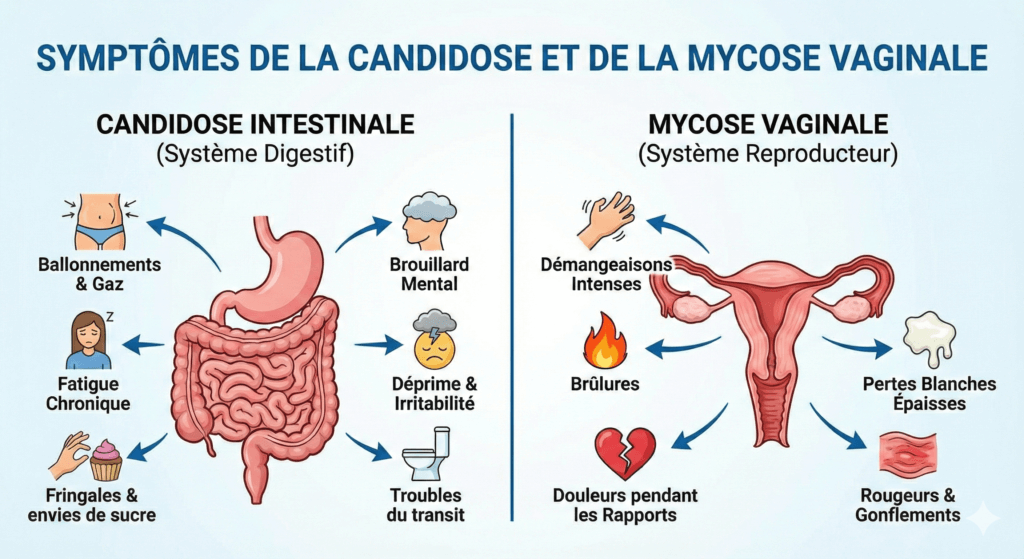
- Des troubles digestifs : ballonnements, gaz, diarrhées ou alternance diarrhée/constipation, digestion lente, douleurs abdominales.
- Un prurit (démangeaisons) généralisé ou anal, souvent plus marqué le soir, pouvant être très gênant au quotidien. A noter que ce prurit est surtout associé à la parasitose et qu’un terrain intestinale avec une dysbiose permettant à la candidose de se développer est tout aussi propice à l’installation et l’incrustation de tout un tas de parasites dans la muqueuse altérée qu’à la prolifération du candida. C’est pourquoi parasitose et candidose font souvent ménage ensemble d’autant qu’elles se nourrissent aussi toutes deux de sucre.
- Des mycoses vaginales récurrentes (démangeaisons, brûlures, pertes blanchâtres et épaisses, rapports douloureux) qui reviennent malgré les ovules ou crèmes antifongiques.
Ces manifestations peuvent apparaître simultanément ou séparément, ce qui complique parfois le diagnostic et laisse penser à des problèmes isolés.
2. Symptômes mentaux et énergétiques
La candidose ne touche pas que le corps, elle impacte aussi votre énergie et votre état émotionnel.
On observe souvent :
- Une fatigue anormale, non soulagée par le repos, comme si « les batteries » ne se rechargeaient jamais complètement.
- Un brouillard mental : difficultés à se concentrer, troubles de la mémoire, lenteur de réflexion, impression de ne pas être pleinement présent.
- Des fringales de sucre répétées : le Candida se nourrit principalement de sucres et « pousse » la personne à consommer davantage de produits sucrés ou raffinés.
- Des sautes d’humeur, irritabilité, parfois anxiété ou tendance dépressive, en lien à la fois avec l’inflammation de bas grade, les toxines fongiques et la fatigue.
Dans une vision holistique, on considère que la candidose peut affecter la santé sur plusieurs plans : physique, énergétique, mental et même émotionnel. Ce ressenti de se sentir « envahi », « vidé », ou « à côté de soi » n’est pas rare chez les personnes atteintes de candidose chronique.
IV. Protocole anti-candidose : alimentation et supplémentation
L’approche naturopathique de la candidose demande du temps, de la régularité et une approche par étapes. Il ne s’agit pas seulement d’ « éradiquer le champignon », mais de corriger le terrain, réparer les muqueuses, rééquilibrer la flore et soutenir l’immunité pour éviter les rechutes.
1. L’alimentation, pilier numéro un
Le Candida albicans se nourrit prioritairement et facilement de glucides : sucres simples, farines raffinées, féculents en excès. Tant que son « carburant » est largement disponible, il sera difficile de limiter sa prolifération, même avec des antifongiques. Il peut toutefois aussi nourrir de graisses saturées ou rarement de certains acides aminés comme source d’azote

L’objectif est donc de réduire l’apport en ce qui le nourrit le plus, tout en soutenant le corps avec une alimentation nourrissante, anti-inflammatoire, pro-microbiotique et équilibrée.
Les évictions recommandées dans une phase active anti-candidose sont :
- Le gluten, protéine présente dans le blé, l’orge, le seigle, reconnue pour son potentiel pro-inflammatoire chez de nombreuses personnes sensibles.
- Les produits laitiers (surtout lait de vache), qui peuvent entretenir l’inflammation intestinale et favoriser la perméabilité de la muqueuse.
- Le sucre sous toutes ses formes (sucre ajouté, miel, desserts, sodas, jus industriels), ainsi que les glucides raffinées et glucides simples (farines et pains blancs, riz blanc, pomme de terre très cuites, fritures de féculents), car le Candida en tire une croissance rapide.
- Les boissons alcoolisées ou sucrées, qui combinent l’apport en sucre, la fermentation et un impact négatif sur le foie et la flore.
- Les aliments fermentés (pain au levier, fromages affinés, vinaigre, bière, kombucha) sont à éviter car ils contiennent des levures et moisissures vivantes qui peuvent concurrencer ou nourrir le Candida albicans déjà proliférant dans un terrain fragilisé, favorisant ainsi sa croissance par fermentation et dysbiose.
En parallèle, on privilégie :
- Les protéines maigres (poissons, œufs, volailles de bonne qualité, légumineuses bien tolérées) pour soutenir la masse musculaire, la réparation tissulaire et la satiété.
- Les bons gras (oméga-3, huiles de qualité, petits poissons gras, oléagineux bien tolérés), aux effets anti-inflammatoires et protecteurs des membranes cellulaires.
- Les légumes à faible teneur en glucides (légumes verts, crucifères, courgettes, etc.), riches en fibres, minéraux et antioxydants qui nourrissent la flore bénéfique sans alimenter le Candida.
Un exemple de journée pourrait inclure : omelette aux légumes le matin, poisson, galette de sarrasin et légumes vapeur le midi, soupe de légumes et protéines végétales le soir, avec fruits peu sucrés et oléagineux en encas selon tolérance.
2. Réparer l’intestin, préparer les émonctoires et assainir la flore
La première phase consiste souvent à réparer la muqueuse intestinale abîmée, car un intestin poreux ou inflammé laisse passer plus facilement les toxines et la levure.
La glutamine, entre autres nombreux outils de réparation, est un acide aminé particulièrement intéressant, car il nourrit les cellules de l’intestin et aide à resserrer les jonctions serrées de la barrière intestinale.
- Cette réparation est indispensable pour diminuer la perméabilité intestinale souvent associée à la candidose chronique et qui engendre de nombreux symptômes handicapants.
Une fois la muqueuse soutenue et après avoir réparé partiellement la barrière intestinale avec la glutamine, on va pouvoir préparer les émonctoires (foie, reins, intestin, peau, poumons) pour drainer les toxines libérées par la mort massive de Candida lors de la phase antifongique, évitant ainsi une surcharge toxique et un effet Herxheimer inconfortable.
Il sera également nécessaire de boire beaucoup d’eau tout au long de la prise en charge de la candidose pour aider à une élimination la plus optimale de ces toxines.
Enfin, on met en place un assainissement ciblé avec des plantes et principes actifs antifongiques (à retrouver dans mon article précédent sur la candidose), choisies selon le terrain de la personne. Il est important d’alterner les produits toutes les 2 à 4 semaines environ, car le Candida albicans a une capacité d’adaptation remarquable : il peut changer de forme et résister si on utilise toujours la même molécule. Cette rotation limite le risque de résistance et permet d’attaquer le champignon sous différents angles.
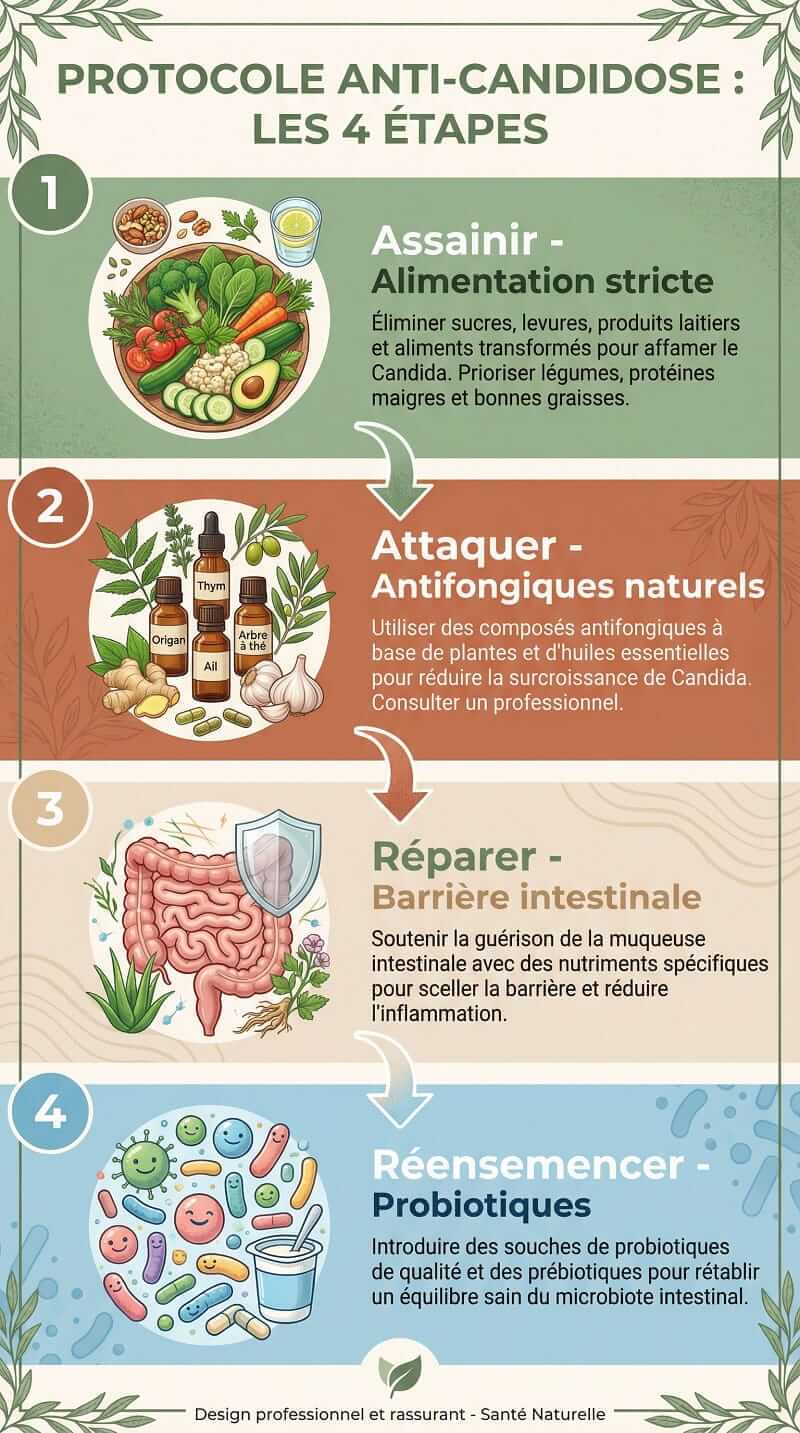
3. Les probiotiques et prébiotiques : restaurer l’équilibre de la flore
Les probiotiques sont des micro-organismes bénéfiques qui contribuent à rééquilibrer le microbiote intestinal et vaginal. Ils ne remplacent pas les antifongiques, mais viennent en soutien pour :
- Diminuer la virulence du Candida.
- Abaisser le pH vaginal et intestinal, créant un milieu moins favorable à la levure.
- Réduire le risque de récidive en occupant la place et les nutriments disponibles, empêchant ainsi le Candida de recoloniser.
On privilégiera surtout des souches de Lactobacillus, très importantes pour la flore vaginale et intestinale, ainsi que la souche Saccharomyces boulardii CNCM I-745, une levure probiotique capable de concurrencer le Candida et de moduler la réponse immunitaire. L’introduction des probiotiques se fait de façon progressive et adaptée, souvent après une première phase d’assainissement.
Puis enfin et surtout, on n’oubliera pas d’avoir une alimentation riche en prébiotiques si tolérés (voir mon programme Un Microbiote au Top !) ou de faire appel si nécessaire à des prébiotiques pour améliorer et enrichir la qualité de votre microbiote en augmentant vos bonnes bactéries. Ce faisant, on améliore l’immunité intestinale en développant ces bactéries bénéfiques et on prévient sur le long terme une nouvelle prolifération de Candida.
V. Dimension psycho-émotionnelle et transgénérationnelle
Dans une approche globale, la candidose ne se réduit pas à un déséquilibre local ; elle peut être reliée à des aspects plus profonds de la vie émotionnelle et familiale.
Sur le plan symbolique, la candidose est parfois associée au sentiment de se laisser envahir par une personne, une situation, une charge mentale ou émotionnelle. Elle peut également faire écho à des deuils non résolus, au sens propre (perte d’un proche) ou symbolique (séparation, perte d’un emploi, rupture d’un projet de vie).
Chez certaines femmes, on retrouve un lien avec la sexualité ou avec la lignée féminine, comme si la mycose exprimait un conflit intérieur autour de la place du féminin, de la sexualité ou des limites personnelles. Cela ne signifie pas que la candidose est « psychologique », mais que le corps et le psychisme dialoguent, chacun influençant l’autre.
Un travail personnel peut alors être proposé : psychothérapie, techniques de libération émotionnelle, décodage biologique, exploration des mémoires transgénérationnelles. L’objectif est d’identifier les schémas de vie où l’on se sent envahi, de réaffirmer ses valeurs, de poser des limites saines et de retrouver un alignement intérieur qui soutient la guérison durable.
VI. Prévention et hygiène : les gestes simples du quotidien en cas de mycoses vaginales à répétition
La prévention est un pilier indispensable, surtout en cas de terrain à candidose ou d’antécédents de mycoses vaginales répétées. De petits changements dans le quotidien peuvent faire une grande différence sur le long terme.
1. Hygiène vestimentaire et corporelle
- Privilégier les sous-vêtements en coton, respirants, qui permettent une meilleure aération de la zone intime.
- Éviter les vêtements trop serrés (jeans très moulants, collants synthétiques) qui créent chaleur et humidité, conditions idéales pour Candida.
- Ne pas pratiquer de douches vaginales, qui perturbent la flore naturelle et fragilisent la muqueuse.
- Utiliser des soins lavants doux adaptés à la toilette intime, souvent avec un pH adapté, et éviter les produits agressifs ou parfumés.
- Préférer les douches aux bains prolongés, et bien sécher la zone du périnée après la toilette ou la baignade.
2. Environnement et mode de vie
- Ne pas garder un maillot de bain mouillé trop longtemps après la baignade, pour limiter la macération dans un environnement chaud et humide.
- Éviter la fréquentation excessive de lieux très chauds et humides (saunas, hammams, jacuzzis) si l’on a un terrain à candidose.
- Maintenir un bon équilibre glycémique, surtout en cas de diabète, car un excès de sucre sanguin favorise la croissance du Candida.
- Limiter autant que possible, si non nécessaire et vital, des antibiotiques ou des corticoïdes, en pesant bien le bénéfice/risque, car ces traitements peuvent fragiliser la flore et le système immunitaire. Il faut toujours se dire que si le corps a besoin de ces médicaments c’est que le terrain n’est pas suffisamment équipé pour s’en affranchir et envisager de le renforcer par une prise en charge naturopathique est une option plus durable.
Ces gestes simples, intégrés dans votre routine, permettent de limiter les récidives et de soutenir l’efficacité d’un éventuel protocole naturopathique ou médical.
VII. Place du traitement médical
Même si une approche naturelle et globale est essentielle pour corriger le terrain, les traitements conventionnels gardent leur place, surtout dans les épisodes aigus ou très récidivants.
1. Candidose digestive/intestinale : la Nystatine comme traitement de référence
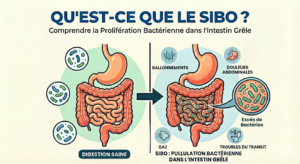
Lorsque la candidose touche principalement l’intestin (ballonnements importants, gaz, troubles du transit, douleurs abdominales, fatigue et brouillard mental associés), le traitement médical de référence reste la Nystatine par voie orale. La Nystatine est un antifongique dit « non résorbé » : elle agit localement dans la lumière digestive, sans passer de manière significative dans le sang, ce qui limite son impact systémique tout en ciblant directement le Candida présent dans l’intestin.
Les solutions ou comprimés de Nystatine sont justement indiqués dans le traitement des candidoses digestives, notamment lorsque la prolifération a été favorisée par la prise d’antibiotiques ou de corticoïdes. En France, des spécialités comme la Mycostatine sont utilisées pour « stériliser » un foyer intestinal à Candida, notamment en traitement complémentaire des candidoses cutanées ou vaginales. Dans les cas de candidose intestinale sévère (symptômes importants, atteinte diffuse, terrain fragilisé), la Nystatine est souvent plus pertinente que certains autres antifongiques systémiques médicamenteux ou naturels, justement parce qu’elle reste au contact direct de la muqueuse digestive, là où se trouve le problème.
D’autres traitements médicamenteux existent :
- Le fluconazole (Diflucan, Triflucan) est un azolé systémique utilisé pour de nombreuses candidoses des muqueuses (oro-pharyngées, oesophagiennes, vaginales) et certaines candidoses systémiques.
- L’itraconazole (Sporanox) est un autre azolé, surtout utilisé pour des infections fongiques plus profondes ou systémiques.
- La terbinafine est davantage utilisée pour les mycoses cutanées et des ongles, avec une efficacité moindre dans certaines candidoses muqueuses.
Dans le contexte précis de candidose intestinale non invasive, ces antifongiques systémiques diffusent dans tout l’organisme mais n’ont pas nécessairement le même effet « de contact » que la Nystatine dans la lumière intestinale. C’est ce qui explique que, pour la candidose digestive simple ou modérée, la Nystatine soit souvent considérée comme le traitement de premier choix, plus ciblé et souvent mieux toléré, tandis que les azolés systémiques (fluconazole, itraconazole, etc.) sont réservés aux formes plus complexes, profondes ou disséminées, ou utilisées en seconde intention.
En revanche, même lorsque la Nystatine est indiquée et bien prescrite, elle ne suffit souvent pas à elle seule à régler une candidose intestinale installée depuis longtemps car comme on l’a vu elle peut être récalcitrante aux traitements à cause de la présence de biofilms. De plus, si l’alimentation reste très riche en sucres et en farines raffinées, si la muqueuse n’est pas réparée, si la flore n’est pas rééquilibrée et si le terrain psycho-émotionnel n’est pas pris en compte, le Candida risque de revenir dès l’arrêt du traitement.
C’est pourquoi la Nystatine, si elle est choisie comme outil thérapeutique, doit idéalement s’inscrire dans un accompagnement global et holistique comme celui décrit précédemment :
- Réforme alimentaire (réduction des glucides, éviction du gluten, des produits laitiers, du sucre et de l’alcool, augmentation des protéines de qualité, bons gras et légumes).
- Soutien de la barrière intestinale (glutamine, micronutriments ciblés) pour diminuer la perméabilité et l’inflammation.
- Assainissement progressif avec des plantes et huiles essentielles antifongiques en rotation, pour limiter la résistance du Candida.
- Introduction de probiotiques adaptés pour soutenir la flore et réduire les risques de récidive le temps d’optimiser au mieux le microbiote
- Une alimentation qui sera riches en végétaux qui nourrissent le microbiote et le renforce en augmentant les bonnes bactéries
- Utilisation de prébiotiques pour optimiser le microbiote si toléré
- Travail sur le stress, les émotions et les schémas de vie qui entretiennent le terrain.
Le traitement médical devient alors un levier important, mais intégré dans une stratégie de terrain, plutôt qu’une solution isolée. D’ailleurs, dans ma pratique si la Nystatine a été prescrite par le médecin, en fonction des analyses, elle précède ou succède alors à une prise en charge d’antifongiques naturels ce qui permet d’attaquer comme on l’a vu la candidose avec différents principes actifs pour plus d’efficacité notamment en présence de biofilms.
2. Mycoses vaginales : traitements médicamenteux et vision globale
Les ovules antifongiques et crèmes locales (souvent de la famille des imidazolés) sont le pilier classique de la prise en charge des mycoses vaginales simples. Ils soulagent généralement rapidement les symptômes, mais si la cause profonde n’est pas traitée, les mycoses reviennent très vite.
En cas de candidose vaginale récidivante, le fluconazole (par exemple Triflucan) est l’antifongique oral le plus utilisé. Mais les récidives peuvent être très fréquentes et de plus en plus récalcitrantes car vous l’aurez compris ces médicaments ne traitent pas le terrain et les causes du déséquilibres. D’autant que sur des mycoses vaginales à répétition, il sera très souvent nécessaire d’explorer la sphère hormonale qui peut souvent être une cause de déséquilibre du microbiote vaginal.
En naturopathie, nous avons aussi des solutions d’ovules à base d’huiles essentielles qui permettent d’éviter la résistance des champignons aux ovules chimiques.
L’idéal est donc de combiner, lorsque c’est approprié et validé avec le médecin, le traitement antifongique conventionnel avec une approche naturopathique globale (alimentation, microbiote, psycho-émotionnel, hygiène) pour obtenir un résultat durable et éviter de retomber sans cesse dans le même schéma des mycoses vaginales récurrentes.
En résumé, les mycoses vaginales peuvent bien se traiter mais la guérison durable passe par une démarche plus globale : alimentation, microbiote, hygiène, émotions et mode de vie. C’est cette alliance entre médecine conventionnelle et accompagnement holistique qui offre les meilleures chances de retrouver un confort intime stable dans le temps.